ステントグラフトとは人工血管と金属のバネ(ステント)を組み合わせたもので、カテーテル操作により大動脈内に挿入するとバネにより自ら拡張し大動脈壁に固定されます。従来はお腹や胸を大きく切って大動脈を遮断し動脈瘤を人工血管に置き換える人工血管置換術が主な手術法でしたが、ステントグラフト手術はそけい部(足の付け根)を小切開し、折りたたんだ状態のステントグラフトを血管内に挿入して動脈瘤の上下それぞれの正常部分を橋渡しする事により瘤を空置する手術法です。折りたたんだ状態のステントグラフトは直径6-9mmであり、小さな傷で手術が可能かつ大動脈遮断を必要としないため体の負担が少なくすみます。ステントグラフトの出現により心臓病や肺疾患などの併存疾患をもつ方、高齢者、胸部、腹部手術歴のある方などこれまで手術が困難とされていた方に対しても治療が可能となりました。
現在は、大動脈瘤のみではなく大動脈解離に対しても適応が広がりました。
現在日本では、胸部ステントグラフト5機種、腹部ステントグラフト5機種が厚生労働省の承認を受けています。
当院ではすべてのステントグラフトが使用可能であり、治療を受ける方の血管の形状や性状などをみて適切なものを選んで使用しています。
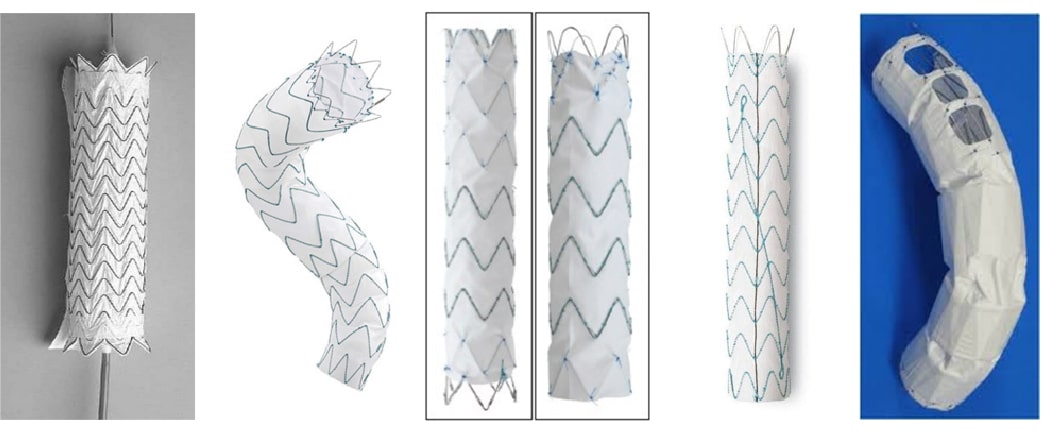
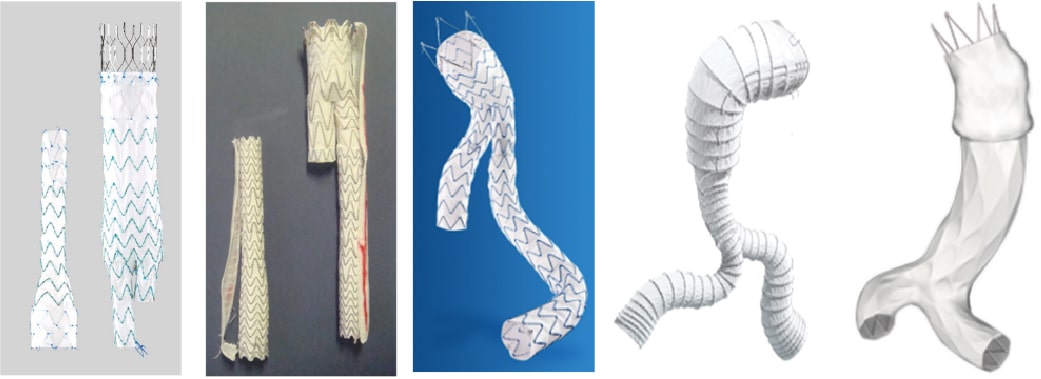
本邦では、大動脈瘤と大動脈解離に対してステントグフトが保険適応となっています。
心臓から出て全身に血液を送る太い血管を大動脈と呼びますが、この血管が拡張し瘤(こぶ)となった状態が大動脈瘤です。大動脈瘤は大動脈のどの部位にも起こり得ます(図1)。
大動脈瘤の大きさや形態、部位、治療を受ける方の全身的な健康状態により、動脈瘤の治療方針を決定します。動脈瘤が小さい場合には定期検診で動脈瘤の大きさを観察します。しかしながら、より大きな動脈瘤または急速に拡大しているなど破裂のリスクが高い動脈瘤等は治療を必要とします。
手術を必要とする大きさは病因や動脈瘤の形状で若干違いますが、一般的には胸部大動脈瘤で5.5 - 6 cm、腹部大動脈瘤では5 - 5.5 cmです。

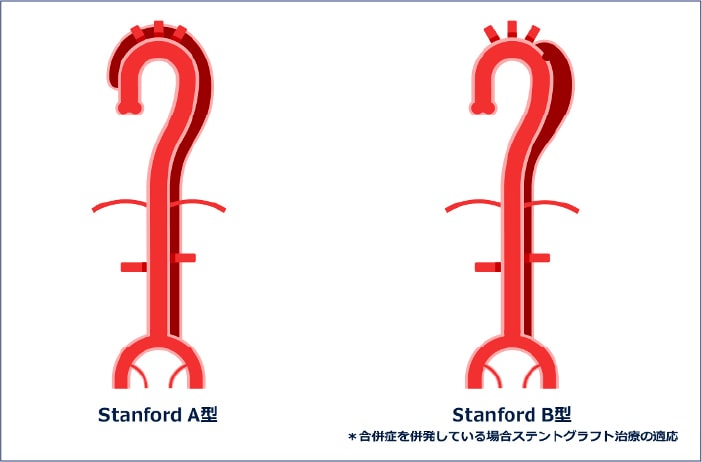
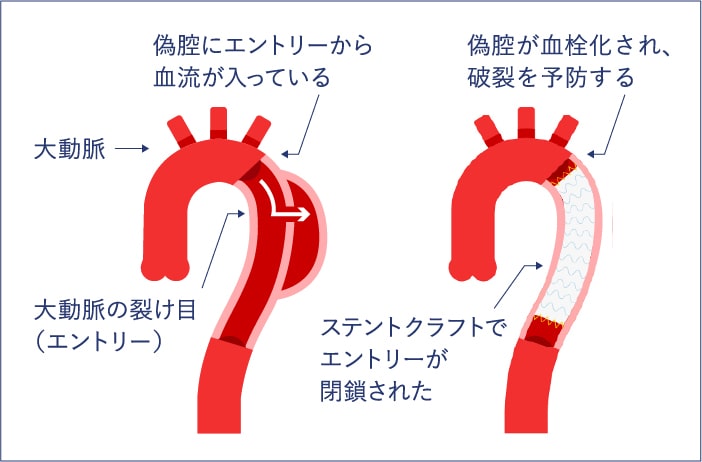
もう一つの適応である大動脈解離ですが、大動脈の壁は内側から内膜、中膜、外膜という3層構造で出来ています。この内膜と中膜の間に何らかの原因で亀裂(解離口)を生じ、血液がそこから流入して新たな間隙(偽腔)をつくり、これが縦方向に伸展したのが、大動脈解離です。解離の及んでいる部位によりStanford A型とB型に分類されますが(図2)、ステントグラフトの適応となるものはStanford B型の大動脈解離です。基本的には安静とし血圧を下げる治療を行いますが、大動脈径が持続的に拡大したり、臓器血流の低下を認める場合、症状が強い場合などにはステントグラフトにより解離口を塞ぐことで偽腔への血流を遮断する必要があります(図3)。
ステントグラフト手術は全身麻酔、部分麻酔又は局所麻酔下で行われ、手術の終了までに約3時間程度を要します。入院期間は1週間程度で、通常では手術後6週間以内に社会復帰が可能です。手術後は定期的な通院(術後1ヶ月、6ヶ月、その後1年毎の受診)が必要です。検査はレントゲンやCT検査等を行いますが、これらの検査や検診は、治療の成果や何らかの経時変化を評価するために必要なことから実施されています。フォローアップ検診での結果を基に追加評価を要求することもあります。これにより、動脈瘤内への血流の再流入、または動脈瘤の拡大が発見される場合もあります。
ステントグラフト手術の長期的な安全性や有効性は確立されていません。治療を受けた方の中には次のような症状について追加治療が必要とされる方もいます。
更に詳しい情報をお求めの方は日本ステントグラフト実施基準管理委員会のホームページをご参照ください。