< 左右にスクロールしてご覧ください >
| 2018年 | 2017年 | 2016年 | |
|---|---|---|---|
| 全手術症例数 | 661例 | 649例 | 697例 |
|
心臓・胸部大血管手術 (開心術+OPCAB+胸部大動脈瘤の経皮的ステントグラフト内 挿術(TEVAR)+TAVI) |
261例 | 250例 | 248例 |
| 先天性心疾患 | 15例 | 16例 | 20例 |
| 虚血性心疾患 | 58例 | 61例 | 73例 |
| 心臓弁膜症 | 146例 | 124例 | 98例 |
| 胸部大動脈瘤 | 49例 | 52例 | 63例 |
| うち経皮的ステントグラフト | 20例 | 14例 | 18例 |
| その他の開心術 | 5例 | 10例 | 9例 |
| 腹部大動脈瘤 | 83例 | 78例 | 68例 |
| うち経皮的ステントグラフト | 54例 | 42例 | 35例 |
| 末梢血管疾患 | 244例 | 266例 | 287例 |
| その他 | 69例 | 49例 | 79例 |
| 緊急不応需症例 | 66例 | 66例 | 49例 |
< 左右にスクロールしてご覧ください >
| 総手術数 | 454例 |
|---|---|
| 心臓・胸部大血管領域(MCVS:PDA を除いた261 例) | 273例 |
|
先天性 開心術 3例 PDA 12例 |
15例 |
|
冠動脈 単独 on pump 33例 複合(CABG±弁±大動脈) 7例 on beating 12例 MI合併症 4例 OPCAB 2例 |
58例 |
|
心臓弁膜症 A弁 47例 M弁 30例 複合 14例 TAVI 41例 基部置換または弁+上行 12例 (MAZE 8例) |
146例 |
|
胸部大動脈瘤 解離 16例 TAA 13例 TEVAR 20例 |
49例 |
| その他の開心術(VAD 1例含む) | 5例 |
| 末梢血管領域 | 120例 |
| AAA(open 14 例、EVAR 45 例) | 59例 |
| ASO | 15例 |
| 内シャント関連 | 25例 |
| 血栓除去 | 7例 |
| 静脈瘤 | 5例 |
| その他血管手術 | 9例 |
| 心血管系以外の手術 | 61例 |
< 左右にスクロールしてご覧ください >
| 総手術数 | 207例 |
|---|---|
| AAA(open 15 例、EVAR 9 例) | 24例 |
|
ASO (AK 2 例, distal bypass 1 例,血栓内膜摘除 7 例, Ax-biF 1) |
16例 |
| 血管内治療 | 4例 |
|
内シャント関連 (初回 36例, 2 回目以降 16例, シャントPTA 14例) |
79例 |
|
下肢静脈瘤 (ストリッピング 4例、レーザー 48例,硬化療法 5例) |
66例 |
| CEA | 2例 |
| その他 | 8例 |
< 左右にスクロールしてご覧ください >
| 2008 | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | 2016 | 2017 | 2018 | |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 壬生 | 211 | 336 | 363 | 362 | 424 | 405 | 414 | 445 | 431 | 434 | 454 |
| 日光 | 0 | 0 | 76 | 114 | 145 | 209 | 248 | 247 | 266 | 215 | 207 |
| 総数 | 211 | 336 | 439 | 476 | 569 | 614 | 662 | 692 | 697 | 649 | 661 |
手術総数は661 例でほとんど変化ありませんが、本院は手術枠が1 枠/週 増えたため微増しました。一方、日光は微減でした。これは本院から紹介していた血管疾患症例を本院で手術できるようになったことと、日帰り静脈瘤症例を関連施設である宇都宮記念病院で手術するようになった影響と思われます。因みに宇都宮記念病院での下肢静脈瘤(レーザー焼灼術など)手術数は昨年50 例です。
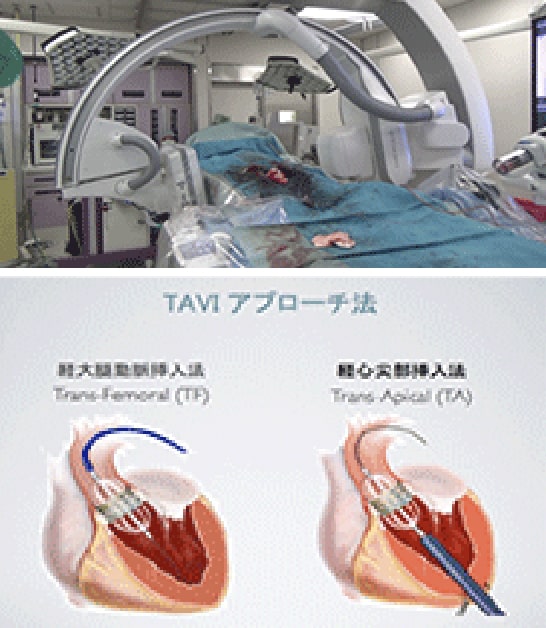
手術統計の詳細は前記の通りで、手術総数、心臓・胸部大血管手術、AAA を含む末梢血管領域手術は661 例、273 例、327 例でした。主な疾患では虚血性心疾患58 例、心臓弁膜症146 例、胸部大動脈瘤49 例、腹部大動脈瘤83 例、末梢血管疾患244 例などです。虚血性心疾患(冠動脈バイパス手術)は冠動脈インターベンションの発達で全国的に減少しておりその傾向をそのまま反映しています。一方、心臓弁膜症が低侵襲手術(TAVI)などの発達もあり増加しています。胸部・腹部大動脈瘤手術も増加しています。残念ながら救命できなかった病院死亡例は17 例(2.6%)でした。多くが重症の緊急症例でした。
手術統計の詳細は前記の通りで、手術総数、心臓・胸部大血管手術、AAA を含む末梢血管領域手術は661 例、273 例、327 例でした。主な疾患では虚血性心疾患58 例、心臓弁膜症146 例、胸部大動脈瘤49 例、腹部大動脈瘤83 例、末梢血管疾患244 例などです。虚血性心疾患(冠動脈バイパス手術)は冠動脈インターベンションの発達で全国的に減少しておりその傾向をそのまま反映しています。一方、心臓弁膜症が低侵襲手術(TAVI)などの発達もあり増加しています。胸部・腹部大動脈瘤手術も増加しています。残念ながら救命できなかった病院死亡例は17 例(2.6%)でした。多くが重症の緊急症例でした。
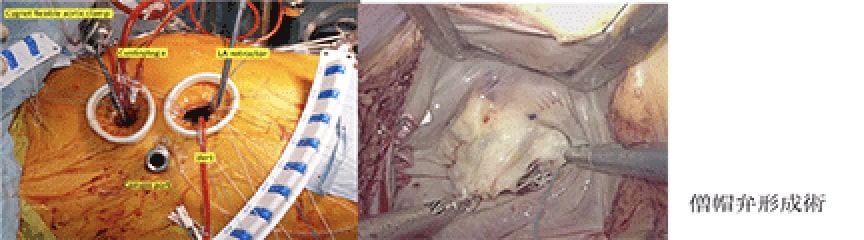
その他、弁膜症手術では引き続き僧帽弁、大動脈弁の形成術を適応のある患者さんには積極的に行っています。大動脈弁形成術は今年若年男性の2 例に行いました。
心臓弁膜症手術では以前から右小開胸による手術を行なっていましたが、更にこれを進めて3D 内視鏡下での手術を開始しました。これにより創がより小さくなり3D 内視鏡による視野でより正確な手術が可能となりました。僧帽弁形成術、大動脈弁置換術、心房中隔欠損症など5例を行い術後早期(1 週間程度)の退院が可能でした。今年後半には更に進めてロボット(Da Vince)を使用した心臓手術を目指す予定です。
血管外科手術のスペシャリスト、緒方孝治准教授、松下 恭准教授、清水理葉助教に加え、昨年7月から血管外科の世界的権威である慈恵会医科大学血管外科 大木隆生教授のもとで8年間トレーニングを積んできた手塚雅博助教がチームへ加わり新たな展開が始まりました。
特に大木教授は血管内治療の大家ですので今回の手塚助教の加入で胸部・腹部大動脈瘤のステントグラフト治療における新しいデバイス、自己開窓型ステントグラフト或いは枝付きステントグラフトの使用開始で適応と安全性が向上しました。また重症下肢虚血に対する治療でも血管内治療を併用した下腿バイパスなどのハイブリット治療を積極的に展開できるようになりました。独自のカテーテル枠も確保し内科と協力しながら下腿へのインターベンションも行うようになりました。また頸動脈狭窄症に対する内膜摘除術及び血管内治療(CAS)も可能になっています。 内視鏡下での手術を開始しました。これにより創がより小さくなり3D 内視鏡による視野でより正確な手術が可能となりました。僧帽弁形成術、大動脈弁置換術、心房中隔欠損症など5例を行い術後早期(1 週間程度)の退院が可能でした。今年後半には更に進めてロボット(Da Vince)を使用した心臓手術を目指す予定です。
血管外科領域でもう一つ特長的な事は透析アクセス作成手術です。新規作成依頼はそれほど多くはないですが、シャント造設困難例、過剰血流例、感染例、シャント瘤形成など複雑な透析アクセス手術依頼が多く、困難症例の「駆け込み寺」的な役割を担っていると言えるかもしれません。この領域は緒方、松下の両准教授が主に担当しています。
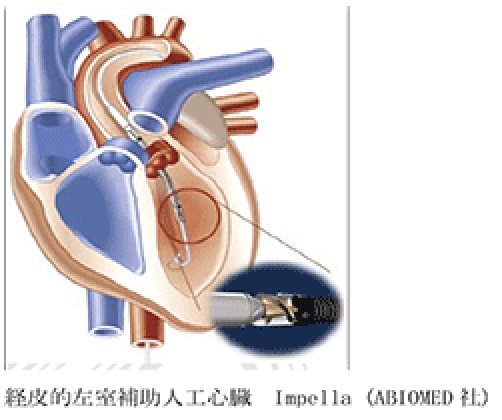
最重症心不全に対する植え込み型左室補助人工心臓装着は1例のみでした。ただ昨年は経皮的左室補助人工心臓(IMPELLA, ABIOMED 社)が保険償還され本院でも使用を開始しました。これはカテーテル先端部に小さなスクリューが装着されておりこれによって左室内から血流を大動脈まで吐き出すことによって左室補助を行う装置です。2.5-5.0L/min の血流補助を行うことが可能です。急性心筋梗塞、急性心筋炎、心臓手術後などの最重症心不全症例15 例に使用し9 例(60%)を救命できました。
昨年末、脳卒中・循環器病対策基本法が成立しましたが、栃木県は脳卒中、心疾患共に死亡率が全国でワースト5 位以内に長年入るという不名誉な記録を持っています。食習慣を含めた生活習慣の一次予防に資する対策も必要ですが、検診など早期発見し更に早期治療を行うことで健康寿命を伸ばせることを積極的に啓蒙したいと思います。
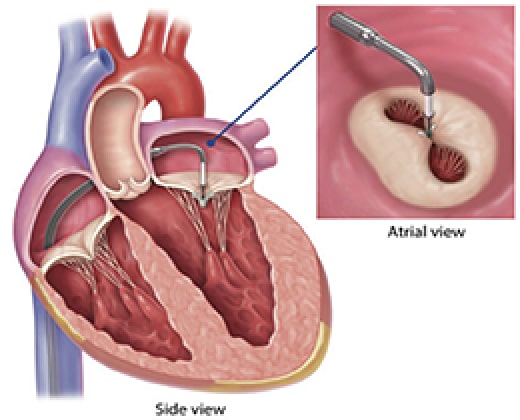
心筋症に付随する機能性僧帽弁閉鎖不全症は強力な内科的治療にも関わらず心不全による入退院を繰り返し、更に低心機能であるため手術が困難な症例も多くあります。そのような症例に対しカテーテルで治療するデバイス(Mitral Clip)が認可され、当院でも今年5月ごろから使用可能になる予定です。改めてご案内させて頂きますので、適応症例があればご紹介いただければ幸いです。
大動脈瘤に対する血管内治療
→ より複雑な病変への対応
→ 大動脈解離に対するステントグラフトの適応拡大
→ 枝付きステントグラフトの適応拡大
3D 内視鏡補助右小開胸による弁手術(MICS)
→ 僧帽弁、大動脈弁
ロボット(Da Vince)補助心臓弁膜症手術
下肢静脈瘤に対するレーザー焼灼術
僧帽弁・大動脈弁の弁形成手術
重症心不全に対する植込型補助人工心臓(在宅プログラム)
重症虚血肢に対する膝下、足関節レベルへのバイパス手術、ハイブリット手術、透析アクセス困難症例への対応
昨年、手術枠が1枠/週増加し更に今年は手術室の拡充が行われる予定なので、緊急症例対応が従前より改善する予定です。
最後に今年度も引き続きご指導、ご鞭撻のほど何卒よろしくお願い申し上げます。
< 左右にスクロールしてご覧ください >
| 月 | 火 | 水 | |
| 心臓外科 |
福田 宏嗣 教授 桐谷 ゆり子 医員 |
柴崎 郁子 准教授 [TAVI専門外来含む] [VAD専門外来含む] |
関 雅浩 医員 |
| 血管外科 | 交代制 |
緒方 孝治 准教授 [末梢血管] [バスキュラーアクセス] |
交代制 |
| 木 | 金 | 土 | |
| 心臓外科 |
武井 祐介 医員 加藤 昴 医員 |
小川 博永 医員 | 交代制 |
| 血管外科 |
武井 祐介 医員 [大動脈専門外来含む] |
緒方 孝治 准教授(第2・4週) [末梢血管] [バスキュラーアクセス] 手塚 雅博 医員 |
交代制 |
※各専門外来を行なっております。初診をはじめ患者様をご紹介いただく場合は原則月曜日です。
必ず事前に心臓・血管外科外来(0282−87−2206(直通))までお問い合わせください。
| 主任教授 | 福田 宏嗣 |
|---|---|
| 准教授 | 緒方 孝治 =血管外科担当 |
| 准教授 | 松下 恭 =血管外科担当(日光医療センター) |
| 准教授 | 柴崎 郁子 |
| 助教 | 小川 博永 |
| 助教 | 清水 理葉 =血管外科担当(日光医療センター) |
| 助教 | 武井 祐介 |
| 助教 | 手塚 雅博 =血管外科担当 |
| 助教 | 関 雅浩 |
| 助教 | 桐谷 ゆり子 |
| 助教 | 加藤 昴 |
| 群馬県立心臓血管センター 心臓血管外科 | |
|---|---|
| 准教授 | 山田 靖之 (心臓血管外科部長) |
| 助教 | 金澤 祐太 |
| 前橋赤十字病院 心臓血管外科 | |
|---|---|
| 講師 | 桒田 俊之 (心臓血管外科部長) |
| 助教 | 土屋 豪 |
| 埼玉石心会病院 心臓血管外科 | |
|---|---|
| 助教 | 菅野 靖幸 |